LA CATARATTA È UNA MALATTIA

Lo specialista ha detto che c’é una cataratta.
Questa espressione fa pensare che nell’occhio ci sia qualcosa in più, che non dovrebbe esserci e che è da togliere.
Invece la cataratta non è una cosa, un oggetto, un velo che cresce o scende dentro l’occhio, qualcosa in più che deve essere tolto.
Se il medico dice che c’é una polmonite, non pensiamo a qualcosa in più da togliere, pensiamo piuttosto ai polmoni che sono malati e da curare.
L’espressione “c’é una cataratta” deve ugualmente farci pensare ad una parte del nostro corpo malata e da curare.
Purtroppo la parola cataratta non suggerisce quale parte del corpo sia malata.
Si può immaginare facilmente che sia nell’occhio, visto che l’espressione é stata fatta dallo specialista degli occhi.
Ma quale parte dell’occhio si ammala della malattia cataratta?
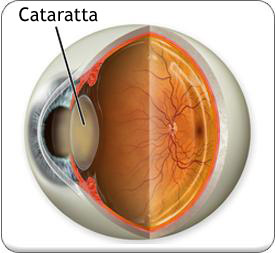
LENTE CRISTALLINA
La parte dell’occhio che si ammala della malattia cataratta é la lente cristallina.
La lente cristallina è la lente che sta dentro l’occhio dietro l’iride (la parte colorata dell’occhio), ha la forma di una grande lenticchia che sta verticale quando guardiamo diritto davanti a noi, é larga quasi quanto l’iride e spessa circa la metà.
La lente cristallina é fatta di carne trasparente ed é tenuta fissa nella sua posizione da numerosissimi microscopici fili elastici che si attaccano sulla sua superficie da una parte e, dall’altra, si attaccano alla parete interna dell’occhio.
Quando la carne trasparente della lente cristallina si ammala della malattia cataratta, diventa opaca e, per ricreare la trasparenza, la si deve curare chirurgicamente.

LA CHIRURGIA È L’UNICA CURA E QUANDO OPERARE LO DECIDONO INSIEME IL CHIRURGO E IL PAZIENTE
La chirurgia è l’unica cura capace di ricreare la trasparenza necessaria per vedere bene.
Il momento ideale per l’intervento viene deciso dal chirurgo oculista insieme con il paziente.
Molte persone scelgono di farsi operare quando si accorgono di un calo di vista che disturba le normali attività quotidiane, come guardare la TV, leggere, guidare l’automobile, attraversare la strada, riconoscere il numero dell’autobus oppure quando sono facilmente abbagliate in controluce.
Il chirurgo oculista consiglia l’intervento quando evidenzia le difficoltà visive del paziente e quando la lente cristallina è alterata in modo importante.
Rinviare l’intervento, rispetto al momento ideale, rende più difficile l’intervento e aumenta il rischio di gravi complicazioni durante o dopo l’intervento.
LA CHIRURGIA É SVUOTARE LA LENTE CRISTALLINA MALATA E RIEMPIRLA CON UNA LENTE.
La lente cristallina ha un sottilissimo rivestimento superficiale trasparente, chiamato capsula che, come una ‘buccia’, avvolge la carne di cui é fatta la lente.
Il chirurgo oculista svuota la lente cristallina malata: cioè toglie la carne malata contenuta dentro la capsula e lascia la capsula e il legamento sospensore della lente cristallina.
Il lavoro del chirurgo oculista si può paragonare a quello del dentista che cura un dente. Come il dentista toglie la parte malata del dente e riempie poi lo spazio vuoto che ha creato, con un materiale adatto, così il chirurgo oculista, toglie la carne malata all’interno della capsula della lente cristallina e riempie poi lo spazio vuoto che ha creato, con un materiale adatto.
Il materiale di riempimento della capsula svuotata è una lente di materiale plastico, comprimibile, biocompatibile, che non causa reazioni infiammatorie e non si altera nel tempo.
FACO-EMULSIFICAZIONE
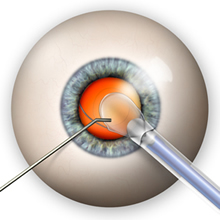
Esistono vari modi di operare la lente cristallina malata di cataratta. Nella maggior parte dei casi viene utilizzata la tecnica detta faco-emulsificazione.
Dopo aver fatto una incisione di 2,2 mm al limite tra bianco e colore dell’occhio, il chirurgo oculista apre la capsula della lente cristallina, sulla sua faccia anteriore, poi usa una sonda a ultrasuoni per emulsionare, liquefare e aspirare la carne malata. Il legamento sospensore della lente cristallina deve rimanere integro, così come la parte anteriore periferica e posteriore della capsula della lente cristallina. All’interno della capsula viene poi inserita la lente intraoculare.
LENTE INTRAOCULARE – IOL
La lente che il chirurgo oculista inserisce all’interno della capsula serve a ricostruire una delle funzioni della lente cristallina naturale: la capacità di concentrare la luce sulla retina. Come le lenti a contatto o le lenti da occhiale anche le IOL sono disponibili con diverse gradazioni.
Il potere della lente intraoculare viene scelto in base alle caratteristiche dell’occhio operato e alla condizione ottica che si desidera ottenere dopo l’intervento. Il calcolo del potere della lente intraoculare viene eseguito da un computer dedicato, sulla base di varie biometrie oculari effettuate nella visita pre-chirurgica.
Qualche volta non è possibile inserire la lente intraoculare all’interno della capsula della lente cristallina, ma solo al davanti di essa, oppure davanti all’iride. Raramente è impossibile inserire una lente intraoculare. In questi casi, per vedere a fuoco, può essere usata una lente a contatto o una lente da occhiale.
La presbiopia, cioè la difficoltà visiva da vicino dovuta all’età, rimane anche dopo la chirurgia della cataratta. Per ridurre il bisogno di occhiali per la lettura e per attività a distanza ravvicinata può essere impiantata una lente intraoculare multifocale.
Dal 2003 sono disponibili lenti che assorbono in modo più completo i raggi ultra-violetti, proteggendo così in modo più completo la retina. Dal 2018 é disponibile l’ultima evoluzione di queste lenti, che oltre ad avere migliorato la trasparenza del materiale, vengono inserite mediante un iniettore precariato e automatizzato.

CHIRURGIA DELLA CATARATTA LASER-ASSISTITA
Oggi é disponibile un particolare tipo di LASER, detto femto-secondi, che può eseguire l’apertura della capsula anteriore della lente cristallina, in modo automatizzato, programmato su un computer dedicato.
ESISTONO VARI TIPI DI ANESTESIA
L’occhio è un organo molto sensibile e ogni intervento sull’occhio richiede qualche forma di anestesia.
Esistono diversi tipi di anestesia utilizzabili per la chirurgia della cataratta, ognuno con vantaggi e svantaggi.
1. Anestesie locali
Anestesia superficiale con gocce, detta anche topica;
Anestesia con iniezione intra-oculare anteriore senza ago, detta intracamerale;
Anestesia con iniezione posteriore senza ago, detta subtenoniana;
Anestesia con iniezione posteriore con ago, detta retrobulbare.
2. Anestesia generale
LA COLLABORAZIONE CON IL CHIRURGO È NECESSARIA
In caso di anestesia locale, è sempre necessaria la collaborazione del paziente durante tutto l’intervento di cataratta. Il paziente deve rimanere sdraiato a pancia in su, con la testa ferma e con lo sguardo immobile, fisso verso la luce del microscopio, per tutta la durata dell’intervento chirurgico. In qualsiasi fase dell’intervento un brusco movimento del paziente, del corpo, della testa o anche solo della bocca, possono causare danni irrecuperabili dei tessuti intraoculari.
Le palpebre vengono mantenute ferme da uno strumento detto blefarostato che è una specie di molletta applicata alle palpebre.
Il movimento dell’occhio, invece, deve essere controllato dal paziente.
L’anestesia di superficie con gocce e l’anestesia intracamerale non hanno effetti sui movimenti dell’occhio. L’anestesia subtenoniana in genere rallenta i movimenti oculari che però rimangono. Solo l’anestesia di infiltrazione profonda con ago, detta retrobulbare, in genere riesce a bloccare i movimenti volontari e involontari dell’occhio, e richiede quindi minore impegno di collaborazione al paziente, che deve comunque mantenere fermi il corpo, testa e bocca.
L’anestesia generale è l’unica anestesia che tolga qualsiasi responsabilità al paziente.
La scelta dell’anestesia viene effettuata in base al parere del chirurgo oculista e del medico anestesista, tenendo conto, nei limiti del possibile, dei desideri del paziente.
COMPLICAZIONI
Come in ogni chirurgia non è possibile garantire il buon esito dell’intervento.
Ogni anestesia ed ogni gesto chirurgico possono comportare delle complicazioni.
Si deve però sempre tener presente che il 95% degli operati di cataratta ottiene un miglioramento visivo rispetto a prima dell’intervento.
La presentazione delle possibili complicanze viene fatta per dovere di informazione e per rendere consapevole chi deve sottoporsi all’intervento che questa chirurgia ha una grande complessità, che può essere ignorata o sottovalutata se si considera la facilità con cui i pazienti recuperano la vista. Solo grazie alla continua evoluzione tecnologica e al delicato lavoro di microchirurgia del chirurgo oculista la complessità dell’intervento non viene percepita dall’operato. Il chirurgo oculista ha sempre lo stesso difficile compito, oggi più di ieri, di recuperare alla normale funzione una lente cristallina malata. In particolare la tecnica chirurgica attuale prevede di mantenere integra la capsula posteriore che, per sua natura, è fragilissima; infatti la capsula ha lo spessore di soli 4 micron, cioè quattro millesimi di millimetro, nel punto centrale, il più importante per la vista.
LIMITI DELLA CHIRURGIA DELLA CATARATTA
Malattie del sistema visivo
Il sistema visivo è composto dall’occhio, dalle vie nervose che collegano l’occhio al cervello e dalla zona visiva del cervello, la corteccia occipitale, che è la parte più posteriore degli emisferi cerebrali.
Un intervento di cataratta ben riuscito permette alla luce di arrivare perfettamente a fuoco sulla retina, ma è la retina che trasforma la luce in informazione visiva ed è il nervo ottico che conduce questa informazione al cervello ed è il cervello che elabora questa informazione visiva in percezione visiva cosciente.
Una malattia del cervello o del nervo ottico o della retina, in particolare della parte centrale della retina, limitano il recupero visivo del paziente operato di cataratta.
Errore ottico
Il potere della lente intraoculare viene calcolato da un computer dedicato sulla base delle biometrie eseguite in studio nella visita pre-chirurgica. Esistono delle condizioni sia prima che durante che dopo la chirurgia che possono modificare l’effetto ottico della lente stessa. Questi fattori, pur limitati, non sono però quantificabili in fase pre-chirurgica e sono variabili da caso a caso. Le variazioni dell’effetto ottico della lente intraoculare possono portare ad una condizione ottica diversa da quella programmata prima della chirurgia.
Presbiopia
La lente intraoculare standard non corregge la presbiopia, cioè non elimina la difficoltà di vista da vicino propria dell’età.
I soggetti giovani operati di cataratta diventano presbiti, cioè la loro lente cristallina operata non è in grado di adattarsi per mettere a fuoco da vicino.
Una soluzione in questi casi è possibile utilizzando lenti intraoculari multifocali.
La visione con una lente intraoculare multifocale non è simile alla visione di un occhio normale di età inferiore ai 40 anni, ma è un compromesso per ridurre il bisogno di lenti correttive da occhiale per vicino. Sono però più frequenti dei disturbi collegati alla lente intraoculare come aloni attorno alle fonti di luce, facilità all’abbagliamento, riduzione della visione in condizioni di basso contrasto.
Opacità secondaria della capsula posteriore
Dopo un tempo variabile dalla chirurgia di cataratta, nel 30% dei casi circa, è possibile una opacizzazione della capsula posteriore con un nuovo calo visivo.
Ciò richiede un particolare trattamento LASER, ambulatoriale, indolore, detto LASER YAG capsulotomia posteriore, che realizza una apertura innocua al centro della capsula posteriore opacizzata. Si può dire che la IOL viene ‘sbucciata’ sulla sua faccia posteriore.
PRECAUZIONI E AVVERTENZE DOPO LA CHIRURGIA
Si può tornare a casa accompagnati, subito dopo l’intervento.
Leggere, scrivere e guardare la televisione è permesso subito dopo l’operazione.
In generale si possono riprendere anche le normali attività quotidiane, evitando la ginnastica pesante o il sollevamento di pesi superiori a 15 kg.
La terapia dopo la chirurgia è in collirio, cioè gocce per l’occhio, per circa 1 mese.
Occorre proteggere l’occhio durante il giorno con un paio di occhiali protettivi neutri o da sole e, durante la notte, con lo scudo oculare che viene dato alla dimissione dalla sala operatoria.
Nel primo periodo dopo la chirurgia la maggior parte dei pazienti ha una maggiore sensibilità alla luce e facilità all’abbagliamento ed è normale avere prurito o sensazione di corpo estraneo nell’occhio operato.
I vecchi occhiali potrebbero non essere più adatti, per questo, circa una settimana dopo l’intervento, viene fatta la valutazione ottica e se necessario vengono prescritti nuovi occhiali.
Le date per le visite di controllo vengono decise in base all’esito dell’intervento e alla progressione individuale della guarigione.
PER UNA BUONA RIUSCITA DELL’INTERVENTO È INDISPENSABILE SEGUIRE LE CURE ED EFFETTUARE I CONTROLLI PRESCRITTI.
